目次
はじめに
皆さん筋肉の評価はどのようなことやっているでしょうか??
ROM??MMT??触診??
さまざまな評価方法がありますが、今回は筋肉の状態を示す『攣縮』と『短縮』にフォーカスをあてて、生理学的知識や評価方法、アプローチまで書いていきたいと思います。
攣縮とは
筋肉が痙攣した状態のことを意味しています。筋硬結とも呼ばれたりしています。
それと同時に血管のスパズムも伴っていて虚血が生じている状態のこといいます。
攣縮の生理学的機序
攣縮は脊髄反射によって生じ、脊髄から伝わった運動神経による活動電位が高まることにより
筋内の血管は圧迫され、虚血が生じていきます。
また筋肉が収縮するには血液を必要とします。
虚血などによって血流が滞ると、血液から栄養を吸収できない為、筋細胞は徐々に変性していきます。
その過程において生じる発痛関連物質が疼痛を引き起こし、疼痛や運動制限をきたします。

また人間の体というのは『痛い』という刺激に対し、『筋収縮』という反応によって身を守ります。
しかし筋の攣縮が起きていると、虚血状態に陥っているため筋収縮が起きなくなります。
また筋収縮が起きないと、筋ポンプ作用の機能不全により発痛関連物質が筋肉内に停滞します。
そうなるとまた疼痛が出現し、脊髄反射により筋収縮を起こそうとするため、筋や血管の攣縮を引き起こします。
つまり長期における筋・血管の攣縮は
①虚血状態における循環不全による発痛関連物質の停滞
↓
②発痛関連物質によって疼痛が生じる
↓
③疼痛による脊髄反射で筋収縮が生じる
↓
④しかし虚血状態の為、筋収縮はおこらず、むしろ筋・血管の攣縮を助長する
↓
①に戻る
という、負のスパイラルを引き起こします
短縮とは
筋の伸長性が欠如した状態のことをいいます。
これは、筋腹の伸展性低下と筋膜の線維化によって生じます。
筋腹の伸長性低下
筋短縮は、筋繊維を構成する基本単位である筋節が減少することで生じます。
筋を伸ばすと、太いフィラメントに対して隣り合う細いフィラメントが引き離され、筋節感が伸びていきます。
このとき、連なる筋節の数が多くなるほど、筋繊維の伸展性は増加することになります。
つまり、筋腹による伸展性の低下とは、不動化により筋節数の減少し伸展に対する抵抗が増す状態のことをいいます。
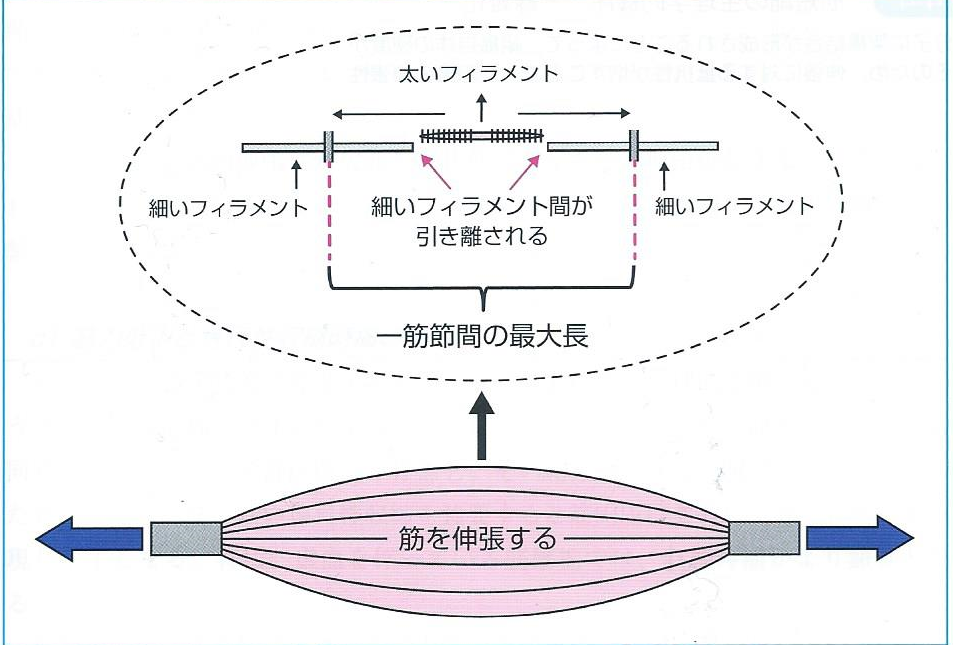
また不動により約2日間で筋内の細胞の変化が始まり、約5日間で筋節(サルコメア)の数の減少
が生じるといわれています。
筋膜の線維化
関節の不動や運動不足によって生じます。
筋膜や筋内膜のコラーゲン分子の末端に架橋結合が形成され、組織そのものの硬度が高くなり安定した状態になります。
つまり、筋膜の線維化とはコラーゲン分子が架橋結合によって伸展に対する抵抗が増す状態のことを言います。

[aside type=""]
架橋結合とは
ふたつ以上の分子が橋を架けたような形で結びついて、ひとつに結合すること。
結合部分の構造が安定しているため、架橋結合をすることで強度や弾性の増す物質もある。
[/aside]
攣縮と短縮の見分け方
圧痛所見の有無
攣縮した筋では、筋細胞外に発痛関連物質を放散します。
それにより、疼痛を感知する受容器の閾値を低くさせるため、圧迫を侵害刺激として受容し、圧痛が生じます。
一方、短縮した筋は、組織変性がより進んだ状態になります。
いわゆる伸長性は低下しているが、組織としては安定した状態になっています。
そのため、筋短縮は、圧迫に対する閾値が高く圧痛を認めにくくなります。
伸長位と弛緩位の筋緊張を見る
筋の攣縮は、脊髄反射により持続的な痙攣が生じた状態になります。
つまり、関節肢位に関わらず、筋の緊張は持続的に高くなっており、筋を短縮位としても、筋緊張は高くなります。
また、筋を伸長位へ引き伸ばすと、触診では緊張はさらに増強し疼痛が出現しやすくなります。
筋の短縮は、筋の伸長性が低下した状態であるため、伸長位にすると引き伸ばされ、触診では緊張は高くなります。
逆に、短縮位にすると筋は弛緩するため、触診上の緊張は低くなります。
筋力低下と等尺性収縮時の有無
筋攣縮では、筋に萎縮を認めないものの、筋肉の機能障害によってうまく筋力が発揮されず結果的に筋力低下を認めます。
また、血管のスパズムも同時に伴っているため血流が悪くなり、その結果筋内圧は上昇します。
そのため、攣縮した筋に強い等尺性収縮を強要すると筋内圧はさらに上昇し、疼痛が出現しやすくなります。
特に、虚血を伴っている筋攣縮では、収縮時痛がより顕著に出現します。
筋短縮では、基本的に著名な筋力低下を認めず、筋内圧も上昇しません。
そのため、強い等尺性収縮を行っても、筋内圧の上昇には直接影響しないため、疼痛は出現しません。
反復性等尺性収縮を用いた治療アプローチの考え方
上記のことから基本的な考え方として、筋攣縮に対しては筋緊張の軽減、筋短縮に関しては筋の伸長性を獲得することが、アプローチ方法として考えられます。
その一つの手段として、反復性等尺性収縮を用いた方法が、臨床上有効として考えられています。
反復性等尺性収縮の生理学的機序
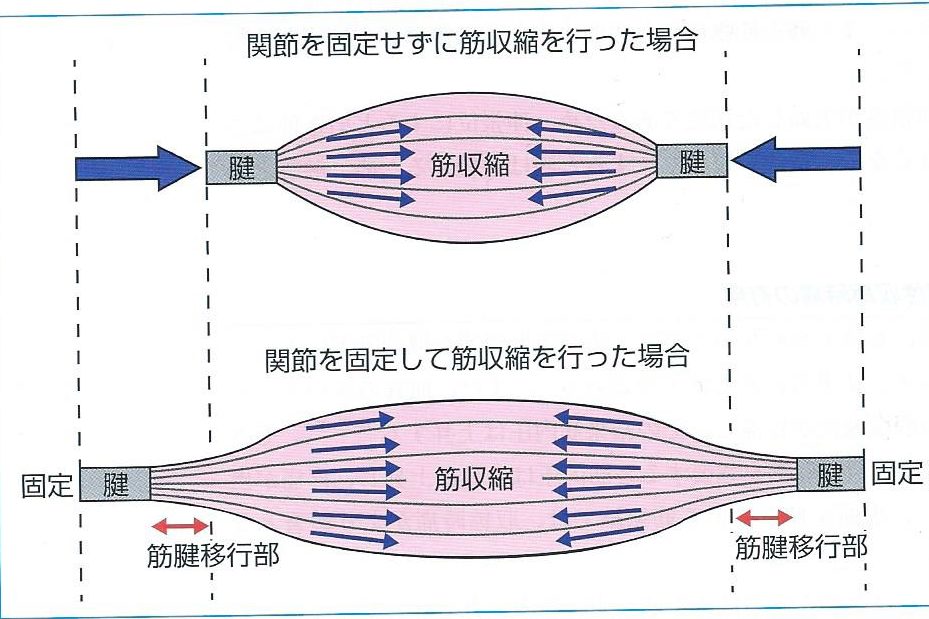
筋の基本構造として、筋腹を中心として両端には腱が位置し、腱は骨に固着しています。
そのため、一方の関節を固定したまま筋収縮を行うと、両端の腱を中心に引き付ける力が発生します。
基本的に腱の伸長度は乏しく、筋収縮した時の足りない長さは、筋腱移行部で負担します。
つまり、等尺性収縮は筋腱移行部のゴルジ腱器官に効果的な伸長刺激が入る有効な方法であるといえます。
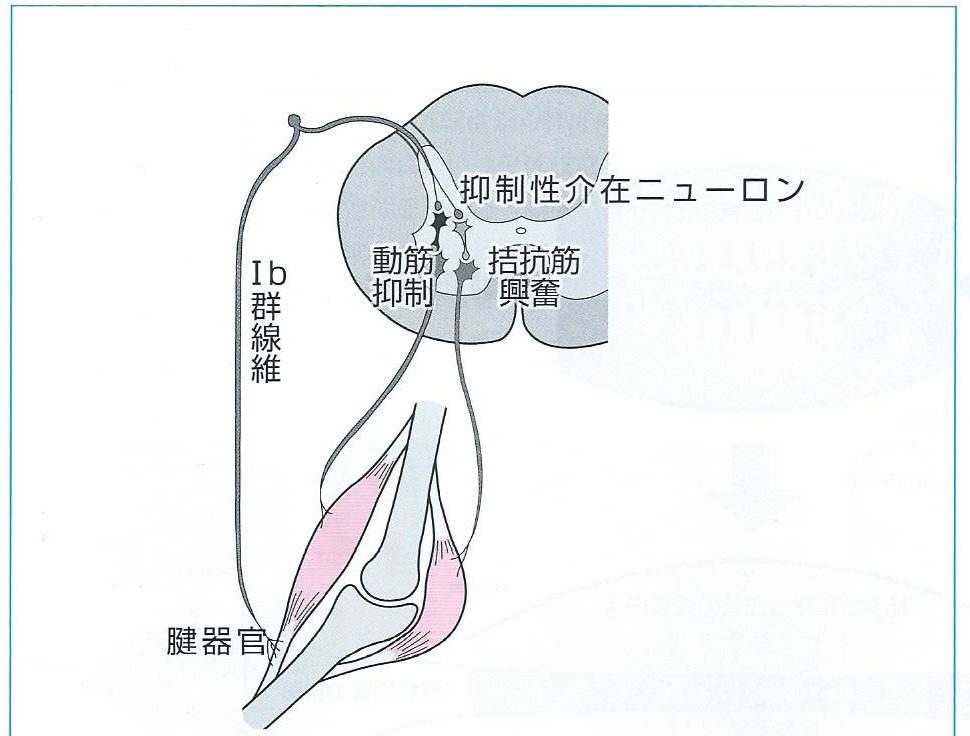
筋腱移行部のゴルジ腱器官の興奮によるⅠb抑制を利用する
等尺性収縮に伴う筋腱移行部への伸長刺激により、ゴルジ腱器官が反応します。
このとき、抑制性介在ニューロンを介した、筋の弛緩が得られます。
ゴルジ腱器官の閾値は意外に低く、軽度の伸長刺激でも十分に反応することが報告されています。
筋攣縮に対するアプローチ
反復的に筋収縮を行うと、筋ポンプ作用により筋内の血液循環やリンパ液の流れを促通するた
め、筋内の血流改善ともに発痛関連物質の除去に有効になります。
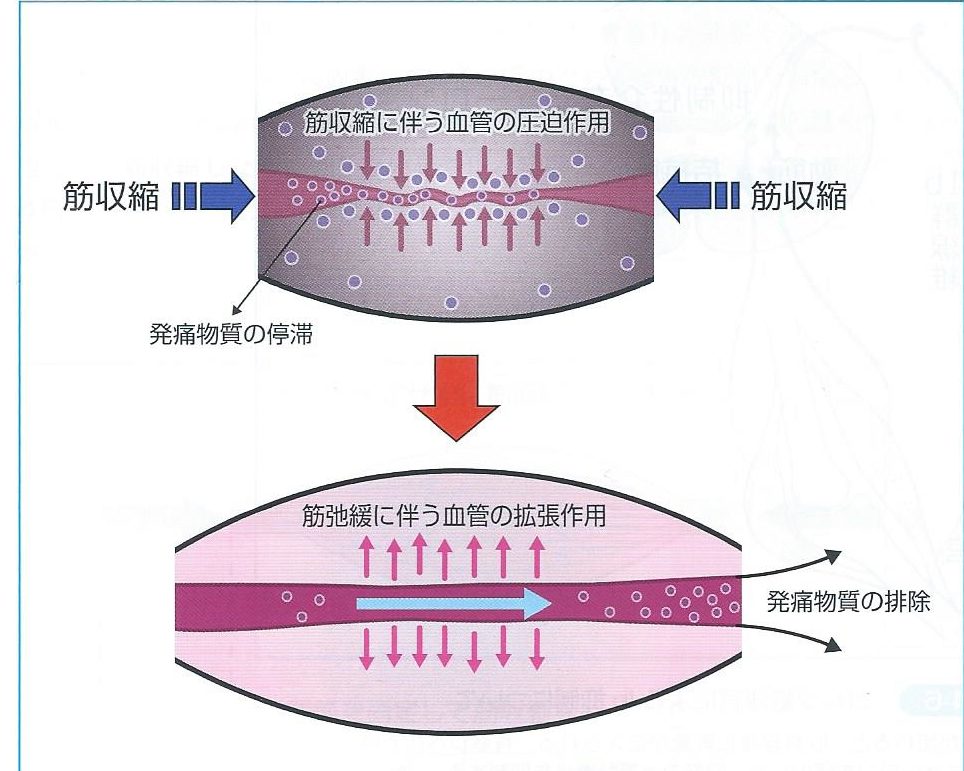
そのため、筋攣縮では軽い等尺性収縮を反復して行うことで緊張が緩み、伸長に対する抵抗が減少します。
筋短縮に対するアプローチ
また、筋を適度に伸長させた肢位で、等尺性収縮を行うと、筋腱移行部への伸長刺激が、
筋フィラメントの再合成を促進することが報告されています。
つまり、筋短縮では持続伸長(20~30秒)に伴う筋膜の柔軟性の改善を併用することで、
筋節の増加・合成と筋の伸長性獲得を図ることができます。
まとめ
今回は筋攣縮・短縮について書いてみました。
ただやみくもにストレッチや、リラクゼーションをかけるのではなく、筋肉の状態も評価することで、より効果的な治療を行うことができると思います。
ここまでご覧いただきありがとうございました。
参考文献
赤羽 良和 肩関節拘縮の評価と運動療法 運動と医学の出版社 2015









